Genetik bir durumdur ve 21. kromozom çiftinin fazlalığı nedeniyle ortaya çıkar. Bu fazlalık, zihinsel ve fiziksel gelişim üzerinde etkili olur. синдром дауна yaşayan bireylerde tipik yüz hatları, kas gevşekliği ve öğrenme güçlükleri görülebilir. Kalp ve sindirim sistemi sorunları da yaygındır. Erken müdahale ve özel eğitimle bu bireylerin yaşam kalitesi artırılabilir.
Down Sendromu Belirtileri Nelerdir?

Kulaklar normalden daha küçük ve düşük yerleşimli olabilir. Bebeklik döneminde kaslar zayıf olabilir, bu da hareket ve motor gelişimi etkileyebilir. Eller ve parmaklar kısa ve kalın olabilir. Ayrıca serçe parmağı içe doğru kıvrık olabilir. Zihinsel gelişimde bazı gecikmeler olabilir. Bu da öğrenme ve dil gelişimini etkileyebilir. Doğuştan kalp anomalileri sık görülebilir. Genellikle yaşlarına göre daha kısa boylu olabilirler. Bu belirtiler kişiden kişiye farklılık gösterebilir. Her синдром дауна yaşayan birey bu belirtilerin hepsini taşımayabilir.
Down Sendromu Nasıl Teşhis Edilir?
İkili tarama testi gebeliğin 11-14. haftalarında yapılır. Bu test, annenin kanındaki bazı hormonların seviyelerini ve ultrason ile ölçülen ense kalınlığını analiz eder. синдром дауна riski hakkında bilgi verir. Üçlü veya dörtlü tarama testi, gebeliğin 15-20. haftalarında yapılır. Annenin kanındaki farklı hormon seviyelerini inceler ve risk hakkında bilgi verir. Gebeliğin 15-20. haftalarında amniyotik sıvıdan örnek alınarak bebeğin kromozomları incelenir. Kesin bir tanı sağlar. Koryon villus biyopsisi (CVS), gebeliğin 10-13. haftalarında yapılır.
Bu testte plasenta dokusundan örnek alınır ve kromozom analizi yapılır. Kordosentez, gebeliğin ilerleyen haftalarında (20. haftadan sonra) bebekten kan alınarak yapılan bir testtir. Kromozom anomalileri bu testle de tespit edilebilir. Kromozom analizinde (Karyotip), bebeğin kan örneği alınarak kromozom yapısı incelenir. Down sendromu tanısı bu yöntemle kesinleştirilir. синдром дауна teşhisi konulursa, aileye genetik danışmanlık verilir. Durum hakkında bilgilendirilir. bebek için uygun tedavi ve destek planları oluşturulur.
Down Sendromu Neden Olur?

Döllenmeden sonraki hücre bölünmesi sırasında meydana gelen hatalar da yol açabilir. Bu durum, hücrelerin bölünme sürecinde genetik materyalin hatalı bir şekilde dağılmasıyla ortaya çıkar. Nadiren, kişinin bazı hücrelerinde normal kromozom sayısı (46) varken, diğer hücrelerde 47 kromozom bulunur. Bu durum, mosaic синдром дауна olarak bilinir. Farklı hücrelerde farklı genetik yapılar oluşmasına neden olur.
Down Sendromu Tedavi Yöntemleri Nelerdir?
Bebeğin gelişimini desteklemek için fizyoterapi, dil terapisi ve işitme terapisi uygulanır. Özel eğitim programları ile bireyin öğrenme kapasiteleri artırılır. Kas tonusunu artırmak ve motor becerilerini geliştirmek için uygulanır. Dil gelişimini desteklemek ve iletişim becerilerini artırmak için kullanılır. Tiroid sorunları gibi eşlik eden sağlık problemleri için ilaçlar kullanılır. Aile ve birey için psikolojik danışmanlık hizmetleri sunulur. Sağlıklı bir yaşam için uygun beslenme programları uygulanır.



 Ayak parmakları, özellikle ikinci, üçüncü ve dördüncü parmaklar bükülerek bir pençe görünümü alır. Parmaklar yukarı doğru kalkar ve eklemler bükülü kalır. Parmaklardaki bükülme, özellikle yürürken veya ayakkabı giyerken ağrıya neden olabilir. Bu ağrı, genellikle eklemlerde ve parmak uçlarında hissedilir. Parmakların bükülü durması, ayak parmaklarının uçlarında ve eklemlerde sürtünmeye neden olur, bu da nasırların oluşmasına yol açabilir. Ayrıca, ayak mantarına eğilim artabilir. Pençe parmak hastalığı, ayağın dengesi üzerinde olumsuz etkiler yaparak yürümeyi zorlaştırabilir. Zamanla parmaklardaki bükülme sertleşebilir ve bu durum, parmakların normale döndürülmesini zorlaştırabilir. Genellikle ayakkabı seçimi, kas zayıflığı veya nörolojik problemler nedeniyle gelişebilir. Tedavi egzersiz, ortopedik ayakkabılar veya ileri vakalarda cerrahi müdahale ile yapılır.
Ayak parmakları, özellikle ikinci, üçüncü ve dördüncü parmaklar bükülerek bir pençe görünümü alır. Parmaklar yukarı doğru kalkar ve eklemler bükülü kalır. Parmaklardaki bükülme, özellikle yürürken veya ayakkabı giyerken ağrıya neden olabilir. Bu ağrı, genellikle eklemlerde ve parmak uçlarında hissedilir. Parmakların bükülü durması, ayak parmaklarının uçlarında ve eklemlerde sürtünmeye neden olur, bu da nasırların oluşmasına yol açabilir. Ayrıca, ayak mantarına eğilim artabilir. Pençe parmak hastalığı, ayağın dengesi üzerinde olumsuz etkiler yaparak yürümeyi zorlaştırabilir. Zamanla parmaklardaki bükülme sertleşebilir ve bu durum, parmakların normale döndürülmesini zorlaştırabilir. Genellikle ayakkabı seçimi, kas zayıflığı veya nörolojik problemler nedeniyle gelişebilir. Tedavi egzersiz, ortopedik ayakkabılar veya ileri vakalarda cerrahi müdahale ile yapılır. Ameliyat veya konservatif tedavi sonrası, kas gücünü ve esnekliği geri kazanmak için fizik tedavi önerilir. Egzersizler düzenli olarak yapılmalı ve doktorun talimatlarına uyulmalıdır. Operasyon sonrası dikişlerin bakımı hijyenik bir şekilde yapılmalı. Doktorun önerdiği pansumanlar düzenli olarak uygulanmalıdır. Enfeksiyon belirtilerine karşı dikkatli olunmalıdır. Parmakları zorlamadan dinlenmek, iyileşme sürecinde önemlidir. Ağır aktivitelerden kaçınmalı ve iyileşme tamamlanana kadar parmaklar korunmalıdır. Düzenli doktor kontrolleri, iyileşme sürecinin takibi açısından önemlidir. Herhangi bir komplikasyon durumunda erken müdahale sağlanabilir. İyileşme sürecinde sağlıklı bir beslenme ve yeterli su tüketimi, vücudun onarım sürecine katkıda bulunacaktır. Bu noktalara dikkat edilmesi, tedavi sonuçlarını olumlu yönde etkileyerek daha hızlı bir iyileşme sağlayabilir.
Ameliyat veya konservatif tedavi sonrası, kas gücünü ve esnekliği geri kazanmak için fizik tedavi önerilir. Egzersizler düzenli olarak yapılmalı ve doktorun talimatlarına uyulmalıdır. Operasyon sonrası dikişlerin bakımı hijyenik bir şekilde yapılmalı. Doktorun önerdiği pansumanlar düzenli olarak uygulanmalıdır. Enfeksiyon belirtilerine karşı dikkatli olunmalıdır. Parmakları zorlamadan dinlenmek, iyileşme sürecinde önemlidir. Ağır aktivitelerden kaçınmalı ve iyileşme tamamlanana kadar parmaklar korunmalıdır. Düzenli doktor kontrolleri, iyileşme sürecinin takibi açısından önemlidir. Herhangi bir komplikasyon durumunda erken müdahale sağlanabilir. İyileşme sürecinde sağlıklı bir beslenme ve yeterli su tüketimi, vücudun onarım sürecine katkıda bulunacaktır. Bu noktalara dikkat edilmesi, tedavi sonuçlarını olumlu yönde etkileyerek daha hızlı bir iyileşme sağlayabilir.
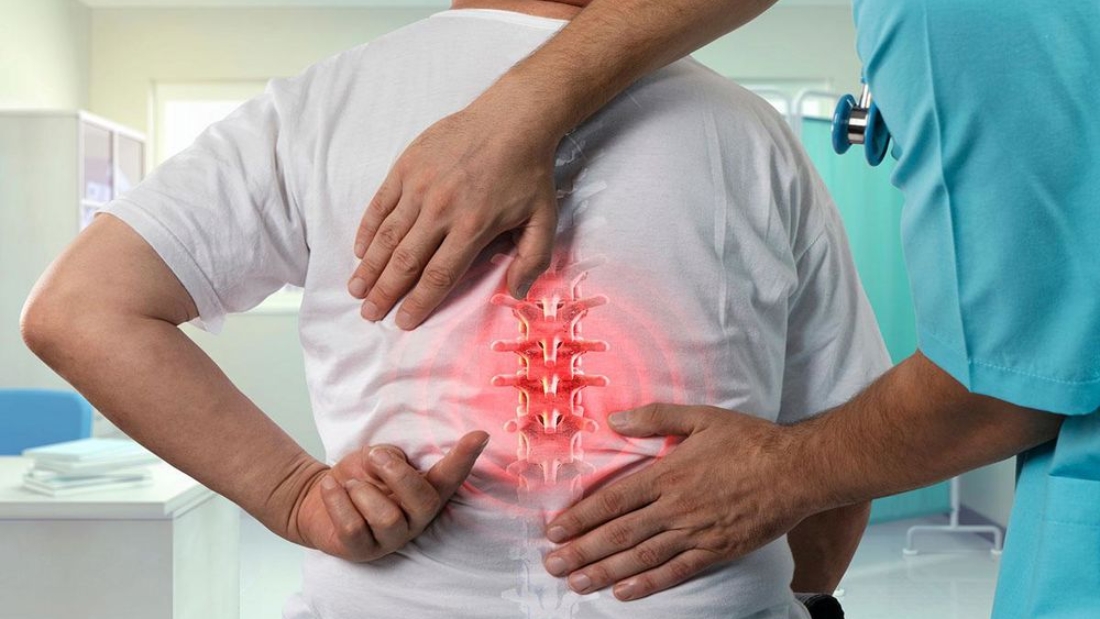
 Etkilenen bölgede ilk başta hafif olan ve zamanla şiddetlenen bir ağrı hissedilir. Ağrı, genellikle aktiviteler sırasında artar ve dinlenmeyle azalır. Kırığın bulunduğu bölgede hafif bir şişlik meydana gelir. Kemik üzerindeki baskıya karşı hassasiyet artar. Bu bölgede dokunulduğunda ağrı hissedilir. Nadiren de olsa ciltte hafif renk değişiklikleri gözlemlenebilir. Zamanla yaralanma bölgesindeki ağrı, günlük aktiviteleri gerçekleştirmeyi zorlaştırabilir. Hareket kısıtlılığı yaratabilir. Stres kırığı belirtisi fark edildiğinde, profesyonel bir değerlendirme ve tedavi gerekir.
Etkilenen bölgede ilk başta hafif olan ve zamanla şiddetlenen bir ağrı hissedilir. Ağrı, genellikle aktiviteler sırasında artar ve dinlenmeyle azalır. Kırığın bulunduğu bölgede hafif bir şişlik meydana gelir. Kemik üzerindeki baskıya karşı hassasiyet artar. Bu bölgede dokunulduğunda ağrı hissedilir. Nadiren de olsa ciltte hafif renk değişiklikleri gözlemlenebilir. Zamanla yaralanma bölgesindeki ağrı, günlük aktiviteleri gerçekleştirmeyi zorlaştırabilir. Hareket kısıtlılığı yaratabilir. Stres kırığı belirtisi fark edildiğinde, profesyonel bir değerlendirme ve tedavi gerekir. Stres kırığı olan bölgeyi iyileştirmek için birkaç hafta boyunca dinlenmek en temel tedavi yöntemidir. Etkilenen bölgeye aşırı yüklenmekten kaçınılmalıdır. Ağrıyı ve şişliği azaltmak için günde birkaç kez buz uygulaması yapılabilir. Ayak veya bacakta varsa, uygun destek sağlayan ayakkabılar veya özel ortopedik cihazlar kullanılır. Kasları güçlendirmek ve esnekliği artırmak amacıyla fizyoterapist eşliğinde egzersiz programı uygulanır.
Stres kırığı olan bölgeyi iyileştirmek için birkaç hafta boyunca dinlenmek en temel tedavi yöntemidir. Etkilenen bölgeye aşırı yüklenmekten kaçınılmalıdır. Ağrıyı ve şişliği azaltmak için günde birkaç kez buz uygulaması yapılabilir. Ayak veya bacakta varsa, uygun destek sağlayan ayakkabılar veya özel ortopedik cihazlar kullanılır. Kasları güçlendirmek ve esnekliği artırmak amacıyla fizyoterapist eşliğinde egzersiz programı uygulanır.



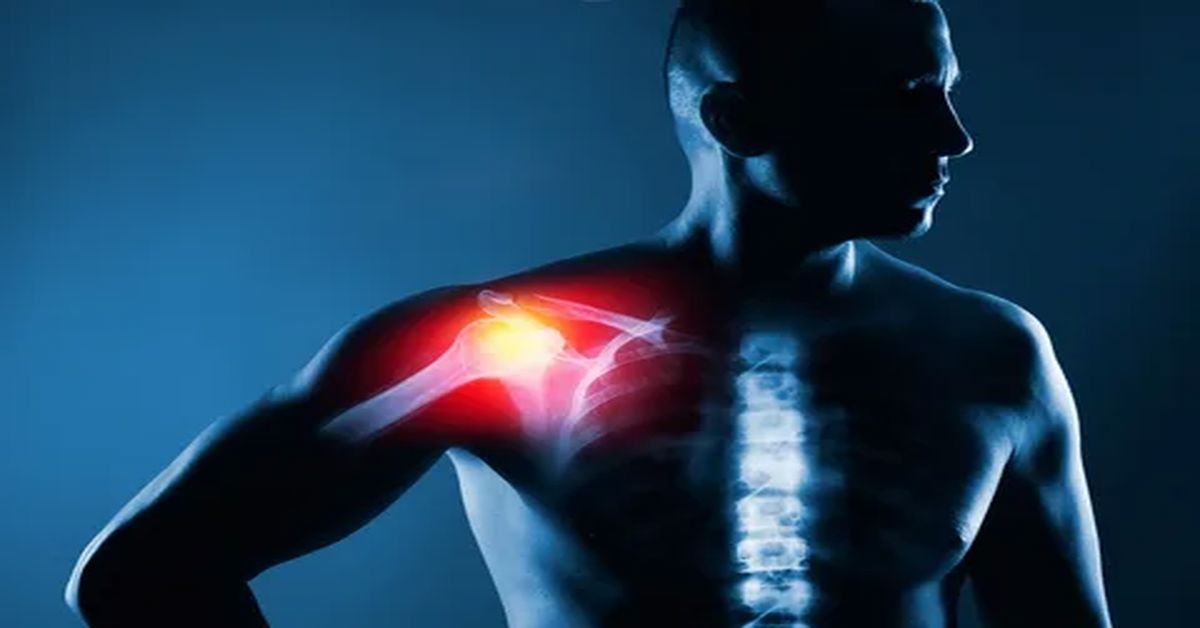
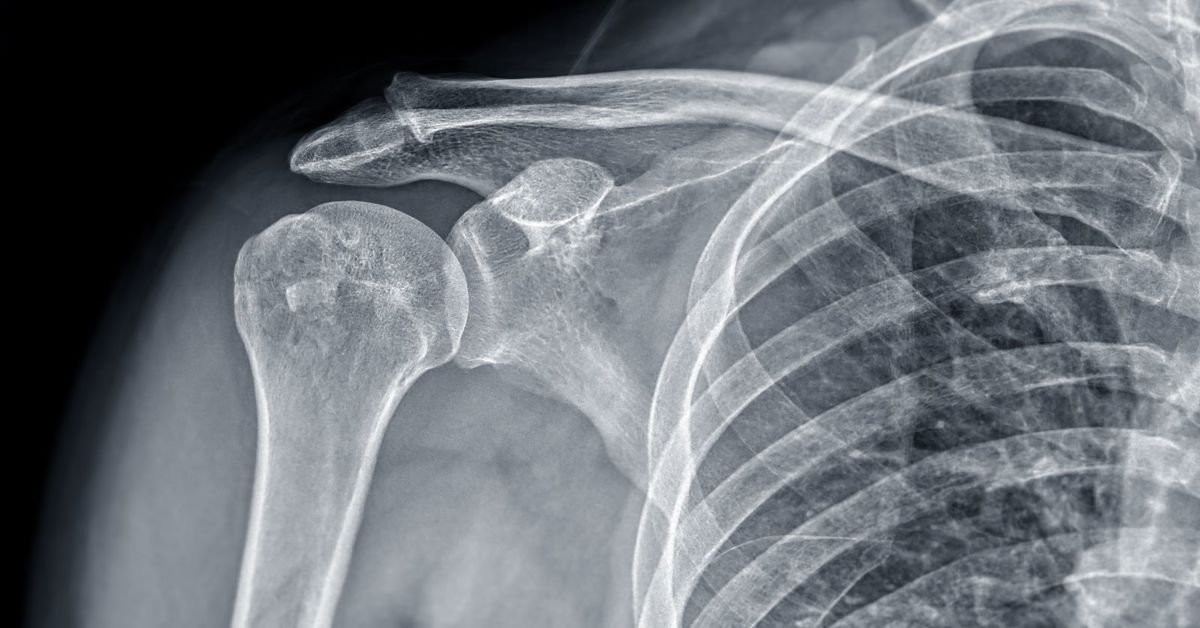

 костная киста Обычно это безболезненно, но боль может возникать по мере роста кисты или при попадании в кисту инфекции. В пораженной области может наблюдаться отек и болезненность. Это может вызвать ослабление костей и привести к переломам костей. Если он расположен вблизи сустава, может возникнуть ограничение и скованность движений сустава. У детей могут возникнуть спонтанные переломы по мере ослабления кости с кистой.
костная киста Обычно это безболезненно, но боль может возникать по мере роста кисты или при попадании в кисту инфекции. В пораженной области может наблюдаться отек и болезненность. Это может вызвать ослабление костей и привести к переломам костей. Если он расположен вблизи сустава, может возникнуть ограничение и скованность движений сустава. У детей могут возникнуть спонтанные переломы по мере ослабления кости с кистой. Небольшие, не вызывающие симптомов. костная киста Обычно его контролируют регулярно. В течение этого периода наблюдения наблюдают, растет ли киста и вызывает ли симптомы. Для контроля боли и воспаления можно использовать обезболивающие и противовоспалительные препараты. В случае инфекции могут быть назначены антибиотики.
Небольшие, не вызывающие симптомов. костная киста Обычно его контролируют регулярно. В течение этого периода наблюдения наблюдают, растет ли киста и вызывает ли симптомы. Для контроля боли и воспаления можно использовать обезболивающие и противовоспалительные препараты. В случае инфекции могут быть назначены антибиотики.
 Наиболее очевидным симптомом является сгибание пальца вниз от его среднего сустава. Это заставляет кончик пальца указывать на землю. Могут наблюдаться боль и болезненность в пальце и суставе. Боль часто усиливается во время движения или при ношении обуви. В пораженной области может возникнуть отек и покраснение. Развивается вследствие воспаления и раздражения. молоткообразная болезнь пальцев ног В пораженной области могут возникнуть мозоли и затвердение. Это происходит из-за постоянного трения и давления. Может наблюдаться ограничение и скованность движений пальцев.
Наиболее очевидным симптомом является сгибание пальца вниз от его среднего сустава. Это заставляет кончик пальца указывать на землю. Могут наблюдаться боль и болезненность в пальце и суставе. Боль часто усиливается во время движения или при ношении обуви. В пораженной области может возникнуть отек и покраснение. Развивается вследствие воспаления и раздражения. молоткообразная болезнь пальцев ног В пораженной области могут возникнуть мозоли и затвердение. Это происходит из-за постоянного трения и давления. Может наблюдаться ограничение и скованность движений пальцев. Применение холодного компресса к пальцу после травмы может уменьшить отек и облегчить боль. Палец фиксируют шиной или шиной для предотвращения движения. Процесс выздоровления поддерживается. Этот метод обычно эффективен в легких случаях. Упражнения выполняются для восстановления движений пальцев и укрепления мышц.
Применение холодного компресса к пальцу после травмы может уменьшить отек и облегчить боль. Палец фиксируют шиной или шиной для предотвращения движения. Процесс выздоровления поддерживается. Этот метод обычно эффективен в легких случаях. Упражнения выполняются для восстановления движений пальцев и укрепления мышц.