Osteomiyelit, kemik dokusunda meydana gelen ciddi bir enfeksiyondur. Bakteri ya da nadiren mantar kaynaklı olabilir. Genellikle kan yoluyla kemiklere ulaşır. En sık görülen etken Staphylococcus aureus adlı bakteridir. Bu hastalık, zamanında teşhis edilip uygun şekilde tedavi edilmelidir. Aksi takdirde kalıcı kemik hasarına, deformitelere ve sistemik problemlere neden olabilir. Bu nedenle osteomiyelit tedavisi, dikkatle planlanması gereken çok yönlü bir süreçtir.
Osteomiyelit Tedavisi Kimlere Uygulanır?
Kronik ve akut kemik enfeksiyonlarının kontrol altına alınması önemlidir. Bu süreçte osteomiyelit tedavisi büyük rol oynar. Tedavi, kemik dokusunu korumayı ve komplikasyonları azaltmayı amaçlar. Hastanın yaşı, genel sağlık durumu ve enfeksiyonun şiddeti, tedavi planını belirler. Erken müdahale, kemik kaybını ve enfeksiyonun tekrarlamasını önler.
Hastalar genellikle ateş, kemik ağrısı, şişlik ve kızarıklık ile doktora gelir. Enfeksiyon çoğunlukla bakterilerden kaynaklanır. Stafilokok türleri en yaygınıdır. Bağışıklık sistemi zayıf olanlarda enfeksiyon hızla ilerler. Diyabet, damar hastalıkları veya uzun süreli yaralanmalar riski artırır.
Tedavi genellikle antibiyotikle başlar. Erken dönemde etkili olur. Ölü kemik dokusu veya irin birikimi varsa cerrahi gerekir. Cerrahi, enfekte dokuyu temizler ve enfeksiyonu durdurur. Bazı vakalarda kemik grefti veya implant gerekebilir. Bu süreçte enfeksiyonun durumu yakından izlenir.
Takip çok önemlidir. Düzenli kontroller ve testler enfeksiyonun tekrarını önler. Yara bakımı ve hijyen kuralları kritik rol oynar. İlaçları düzenli kullanmak, tedavinin başarısını artırır. Erken teşhis ve doğru müdahale ile osteomiyelit kontrol altına alınabilir. Yaşam kalitesi korunur.
Osteomiyelit Tedavisi Hangi Durumlarda Uygulanır?
Kemik enfeksiyonları, akut veya kronik şekilde ortaya çıkabilir. Enfeksiyon genellikle bakteriler nedeniyle oluşur ve çoğunlukla stafilokok türleri sorumludur. Hastalar ateş, kemik ağrısı, şişlik ve kızarıklık gibi belirtilerle doktora başvurur. Erken fark edilmesi, komplikasyon riskini azaltır ve iyileşme sürecini hızlandırır.
Bazı kişilerde enfeksiyon ilerleme eğilimindedir. Diyabet, damar hastalıkları veya bağışıklık sistemi zayıf olan kişiler, osteomiyelit açısından daha yüksek risk taşır. Ayrıca cerrahi sonrası yaralanmalar da enfeksiyon oluşumunu tetikleyebilir. Travma veya uzun süreli açık yaralar da risk faktörleri arasında sayılır.
Enfeksiyonun kemikte ilerlemesini durdurmak ve komplikasyonları önlemek amacıyla tedavi uygulanır. Tedavi seçimi, enfeksiyonun şiddetine ve süresine bağlıdır. Erken dönemde genellikle antibiyotik kullanımı yeterli olur.
Ancak kemikte ölü doku veya irin birikimi varsa cerrahi müdahale gerekebilir. Tüm bu yöntemler, osteomiyelit tedavisi kapsamında değerlendirilir. Cerrahi işlem, enfekte dokunun temizlenmesini sağlar. Aynı zamanda enfeksiyonun tamamen ortadan kaldırılmasına da yardımcı olur. Bazı durumlarda kemik grefti veya destekleyici implantlar da kullanılabilir.
Tedavi sürecinde hasta takibi büyük önem taşır. Düzenli kontroller ve laboratuvar testleri ile enfeksiyonun tekrarlaması önlenir. Yara bakımı ve hijyen kurallarına dikkat etmek, ilaçları düzenli kullanmak tedavinin etkinliğini artırır. Erken teşhis ve uygun tedavi ile enfeksiyon kontrol altına alınabilir ve yaşam kalitesi korunabilir.
Osteomiyelit Tedavisi Yöntemleri Nelerdir?
Osteomiyelit, kemik dokusunda oluşan ciddi bir enfeksiyondur. Genellikle bakteriler yoluyla gelişir ve hızlı bir şekilde ilerleyebilir. Erken teşhis ve tedaviyle kontrol altına alınabilir. Tedavi yöntemi, hastalığın şiddetine, süresine ve hastanın genel sağlık durumuna göre değişiklik gösterir.
Osteomiyelit tedavisi için ilk adım genellikle antibiyotik kullanımıdır. Enfeksiyona neden olan bakteri tespit edildikten sonra, uygun antibiyotik damar yoluyla verilir. Bu tedavi süreci 4 ila 6 hafta arasında sürebilir. Bazı hastalarda ağız yoluyla tedaviye devam edilebilir.
İleri vakalarda cerrahi tedavi gerekebilir. Bu işlem sırasında enfekte olmuş doku temizlenir ve gerekirse ölü kemik dokusu çıkarılır. Cerrahi yöntem, antibiyotik tedavisiyle birlikte uygulanır.
Böylece enfeksiyonun tamamen ortadan kaldırılmasını sağlar. Apse oluşumu varsa, irin birikimini boşaltmak için cerrahi drenaj yapılır. Bu işlem enfeksiyonun yayılmasını önler. Ayrıca kemik çevresindeki dokular da dikkatle temizlenir.
Bazı hastalarda bağışıklık sistemi zayıf olabilir. Bu nedenle tedaviye destek amaçlı beslenme düzenlemesi, ağrı kontrolü ve fizik tedavi gerekir. Osteomiyelit tedavisi, sürecin planlanmasında merkezi bir rol oynar. Tedavi sürecinde düzenli takip ve kontrol büyük önem taşır. Sonuç olarak, çok yönlü bir yaklaşım benimsendiğinde iyileşme şansı oldukça yüksektir.
Osteomiyelit Tedavisi Sonrası Süreç Nasıldır?
Osteomiyelit, kemik dokusunda meydana gelen ciddi ve tedavisi uzun sürebilen bir enfeksiyondur. Tedavi tamamlandıktan sonra da dikkatli bir takip süreci gerektirir. Enfeksiyonun tamamen ortadan kalkması ve kemiğin eski sağlığına kavuşması zaman alabilir. Bu nedenle osteomiyelit tedavisi sonrası süreç, en az tedavi kadar önemlidir.
Tedavi sonrası ilk adım, düzenli doktor kontrollerinin aksatılmamasıdır. Enfeksiyonun tekrar etmediğinden emin olmak için kan testleri, görüntüleme yöntemleri (röntgen, MR) ve fizik muayene yapılır. Özellikle kronik osteomiyelit vakalarında nüks riski daha yüksek olduğu için takip daha sık aralıklarla gerçekleştirilir.
Uzun süreli enfeksiyon ve cerrahi müdahale, kemik ve çevresindeki kas yapısında zayıflamaya neden olabilir. Bu durumda fizik tedavi programı devreye girer. Hareket kabiliyetinin geri kazanılması, kas gücünün artırılması ve günlük yaşam kalitesinin iyileştirilmesi hedeflenir.
Tedavi sonrası bağışıklık sisteminin güçlü kalması önemlidir. Beslenme, yeterli protein ve vitamin alımı, enfeksiyonlara karşı direncin artmasını sağlar. Sigara ve alkol kullanımı ise iyileşme sürecini olumsuz etkileyebilir.
Uzun süren tedavi süreçleri hastalarda yorgunluk, stres ve endişe yaratabilir. Gerekirse psikolojik destek alınması, hastanın genel iyilik halini olumlu etkiler. tedavisi sonrası süreç, fiziksel ve psikolojik yönden de desteklenmelidir. Düzenli takip ve doğru bakım ile hastalar sağlıklı bir yaşama geri dönebilir.








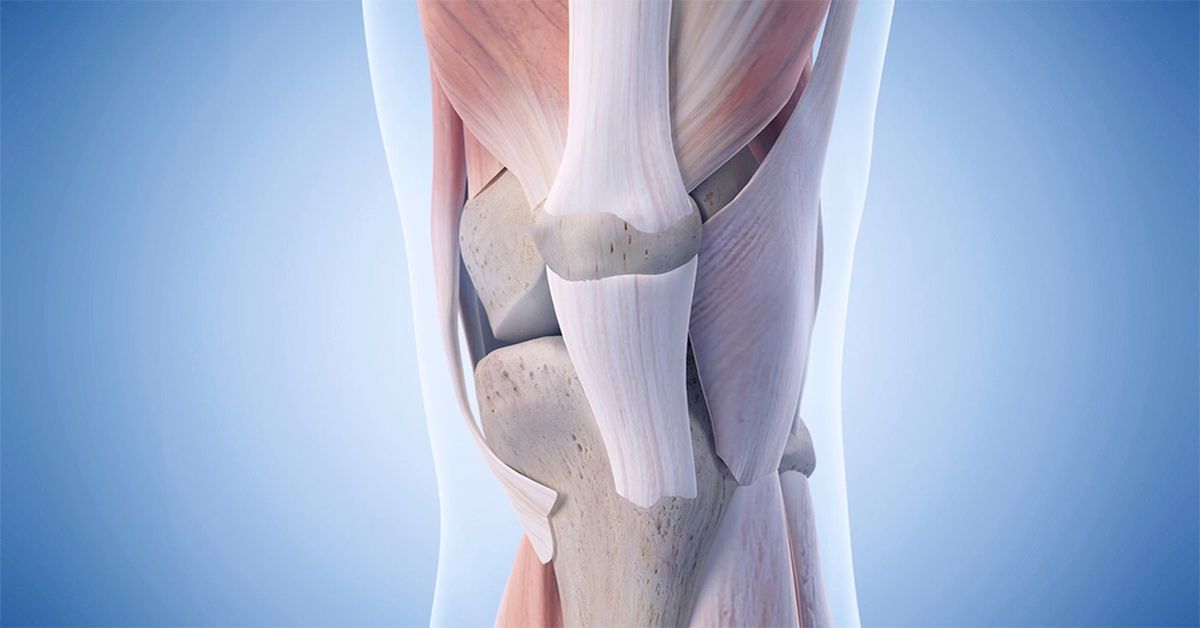










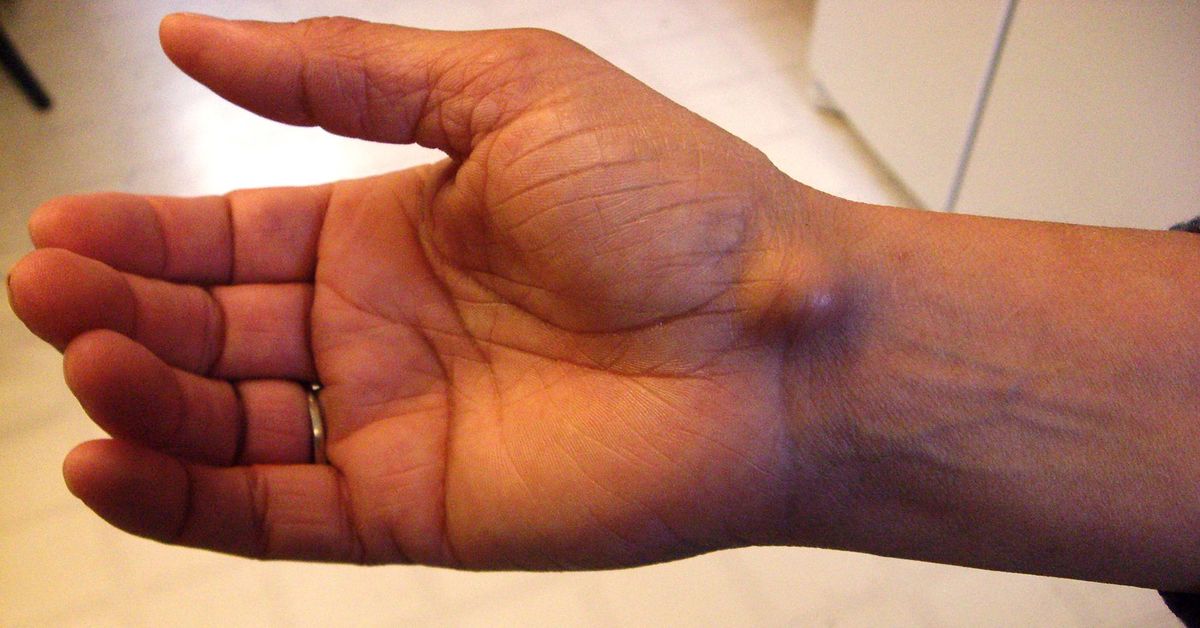 Kemik kistleri çoğu zaman iyi huylu yapılardır. Her vakada aktif tedavi gerektirmeyebilir. Tedavi kararı; kistin boyutu, yerleşimi, büyüme hızı, hastanın yaşı ve ortaya çıkan klinik bulgulara göre değerlendirilir. Belirti vermeyen, küçük boyutlu ve kemiğin dayanıklılığını etkilemeyen kistler düzenli takip ile izlenebilir. Bu süreçte amaç, kistin zamanla büyüyüp büyümediğini ve kemik yapısında zayıflamaya yol açıp açmadığını belirlemektir.
Kemik kistleri çoğu zaman iyi huylu yapılardır. Her vakada aktif tedavi gerektirmeyebilir. Tedavi kararı; kistin boyutu, yerleşimi, büyüme hızı, hastanın yaşı ve ortaya çıkan klinik bulgulara göre değerlendirilir. Belirti vermeyen, küçük boyutlu ve kemiğin dayanıklılığını etkilemeyen kistler düzenli takip ile izlenebilir. Bu süreçte amaç, kistin zamanla büyüyüp büyümediğini ve kemik yapısında zayıflamaya yol açıp açmadığını belirlemektir.